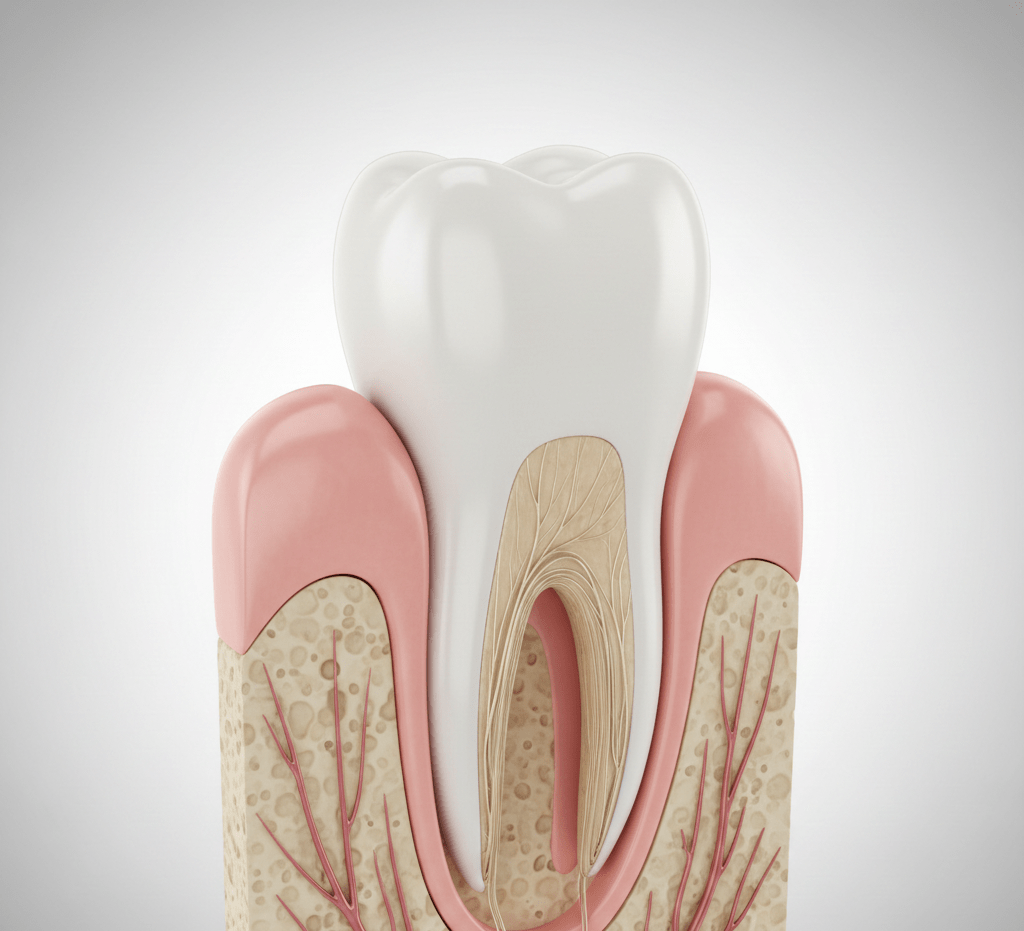
Die Parodontologie ist der Teilbereich der Zahnmedizin, der sich mit der Gesundheit und den Erkrankungen des Zahnhalteapparates befasst, also des Gewebes, das die Zähne stützt. Zu diesem Gewebe gehören das Zahnfleisch (Gingiva), der Alveolarknochen, das Parodontalligament und der Zahnzement, der die Zahnwurzel bedeckt. In unserer Praxis spielen die parodontale Diagnostik und Therapie eine zentrale Rolle, da der Zustand des Zahnhalteapparates die langfristige Stabilität sowohl der natürlichen Zähne als auch der Implantate maßgeblich bestimmt.
Eine gesunde Zahnfleischtasche ist eine der wichtigsten Voraussetzungen für dauerhaften Zahnersatz. In unserer Klinik führen wir alle prothetischen Eingriffe erst nach sorgfältiger Vorbereitung und Erreichen optimaler Mundhygiene durch. Wir fertigen keine endgültigen Prothesen an, bevor die Langzeitprognose für alle betroffenen Zähne oder Implantate feststeht – so beugen wir der späteren Entwicklung einer Parodontitis (Zahnfleischerkrankung) oder einer Entzündung um das Implantat (Periimplantitis) vor.
Unbehandelte Parodontitis ist die häufigste Ursache für Zahnverlust bei Erwachsenen, und chronische Entzündungen im Mundraum werden mit einem erhöhten Risiko für Herz-Kreislauf-Erkrankungen und Diabetes in Verbindung gebracht. Deshalb schützt die Parodontitis-Vorsorge und -Behandlung nicht nur Ihr Lächeln, sondern auch Ihre allgemeine Gesundheit.
Eine präzise Diagnose ist die Grundlage für eine erfolgreiche Parodontitisbehandlung. In unserer Praxis wird die Untersuchung von einer Dentalhygienikerin durchgeführt, die den Parodontalstatus detailliert erfasst. Dabei werden folgende Parameter dokumentiert:
Zahnerhaltende Parodontaloperationen werden in geschlossene und offene Kürettage unterteilt. Bei der geschlossenen Kürettage wird ein schonenderes chirurgisches Vorgehen gewählt: Der Eingriff beeinträchtigt den ästhetischen Verlauf des Zahnfleischs nicht, erfordert keine Lappenbildung und gilt daher als minimalinvasives Verfahren. Eine offene Kürettage wird durchgeführt, wenn aufgrund von Taschenbildung eine direkte Visualisierung erforderlich ist. In diesem Fall werden vertikale Hilfsschnitte gesetzt, die bis zur mukogingivalen Grenze reichen. Bei komplexen Fällen mit horizontalem Knochenverlust wird ein apikal verschobener Lappen nur bei signifikanter Abweichung und unter Berücksichtigung der ästhetischen Konsequenzen verwendet.
Bei fortgeschrittenem horizontalem Knochenabbau öffnen sich die Zahnzwischenräume, was eine erhebliche ästhetische und funktionelle Herausforderung darstellt. In solchen Fällen sind die parodontologischen Behandlungsmöglichkeiten begrenzt: Eine vollständige Knochenregeneration ist oft nicht möglich. Prothetische Lösungen – wie beispielsweise die Anfertigung einer reinigungsfähigen und waschbaren Brücke – gewährleisten in diesen Fällen eine optimale Mundhygiene und langfristige Stabilität des betroffenen Bereichs und streben ein bestmögliches ästhetisches Ergebnis an.
Der Gingivazenit bezeichnet den apikalsten (wurzelzugewandten) Punkt des Zahnfleischrandes, wenn der Zahn von der vestibulären (wangenseitigen) Seite betrachtet wird. Bei den oberen mittleren Schneidezähnen liegt dieser Punkt üblicherweise etwas distal (weiter von der vertikalen Mittellinie des Zahnes entfernt). Diese subtile Asymmetrie trägt zu einem natürlicheren und harmonischeren Verlauf des Zahnfleischrandes bei. Im natürlichen Gebiss bestimmt die Lage des Zenits die Kontur und Struktur des Zahnfleisches. Bei Implantatversorgungen stellt die Reproduktion oder der Erhalt dieses Punktes eine chirurgische und prothetische Herausforderung dar.
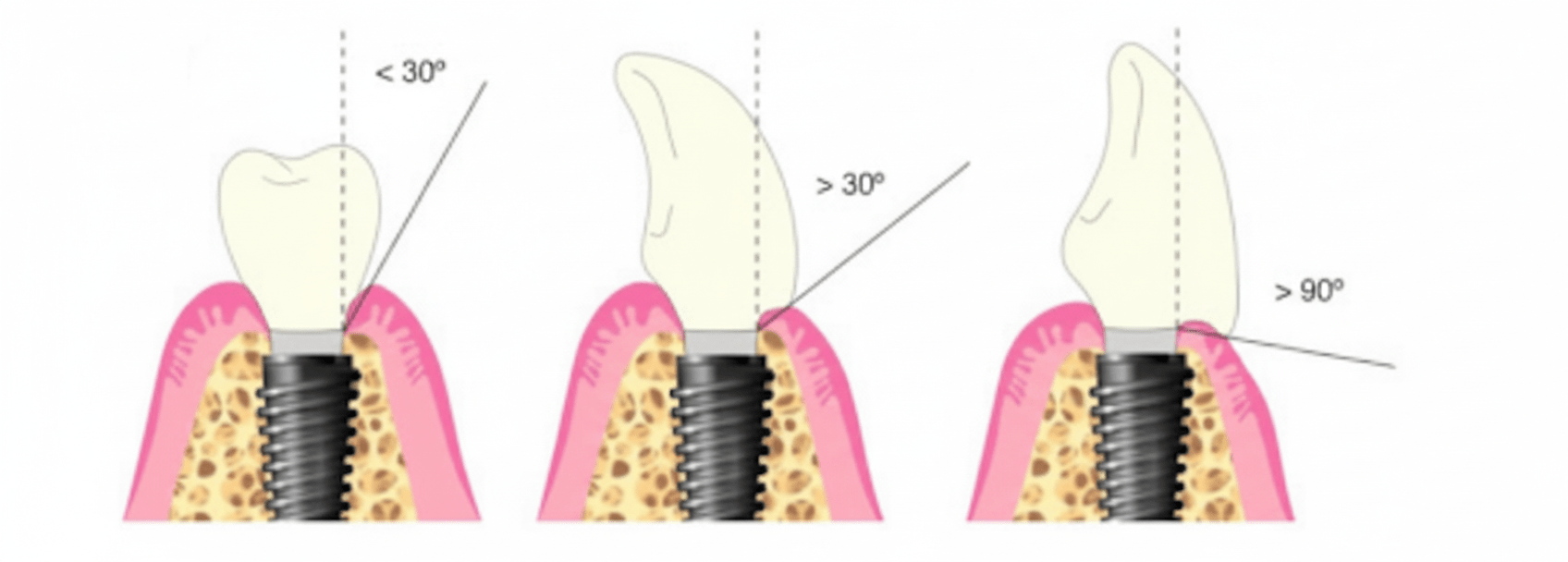
In der Implantattherapie, insbesondere im ästhetischen Bereich, wird der Gingivazenit bestimmt durch:
✓ Optische Harmonie zwischen Implantatkronen und angrenzenden natürlichen Zähnen.
✓ Die Symmetrie und das natürliche Aussehen des Lächelns.
✓ Langfristige Gesundheit und Stabilität des periimplantären Weichgewebes.
Wichtige klinische Entscheidungen, die die endgültige Position des Zahnfleischzenits beeinflussen:
✓ 3D-Implantatpositionierung: Die bukkolinguale und apikokoronale Platzierung ist entscheidend für das Ergebnis im Weichgewebe.
✓ Weichteilbehandlung: Bindegewebstransplantate, der Erhalt des Alveolarknochens und die Bildung von Lappen sind für die Wiederherstellung der Zahnfleischkontur unerlässlich.
✓ Individuell angefertigte Heilungsabutments und prothetische Emergenzprofile: Diese ermöglichen eine gezielte Formung des Weichgewebes während der temporären Wiederherstellung.
✓ Ladezeitpunkt: Sofortbelastungsprotokolle können, sofern sie richtig indiziert und durchgeführt werden, dazu beitragen, den Zahnfleischzenit zu erhalten.
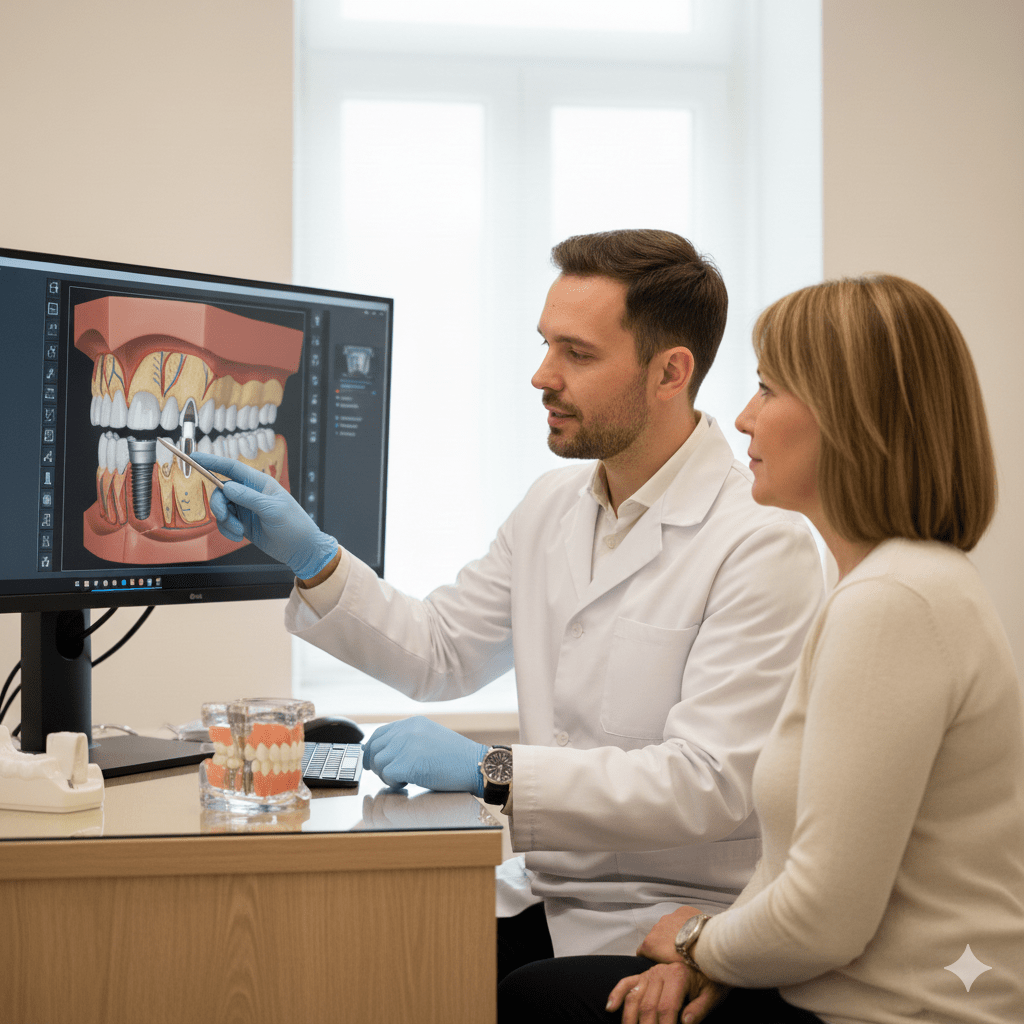
Die periimplantäre Chirurgie befasst sich mit dem Erhalt und der Wiederherstellung von Knochen und Weichgewebe um Implantate herum. In unserer Praxis setzen wir auf prothetisch geführte Planung und Implantation, um eine optimale Positionierung des Implantats – sowohl funktionell als auch ästhetisch – zu gewährleisten.
Vor oder nach der Implantation treten häufig Knochen- und Weichgewebedefizite auf, die horizontale oder vertikale Knochendefekte oder unzureichend festes, keratinisiertes Zahnfleisch sein können. Diese Defizite können die Langzeitstabilität und das ästhetische Ergebnis des Implantats erheblich beeinträchtigen.
Die größte berufliche Herausforderung besteht im vollständigen Fehlen von keratinisiertem, straffem Zahnfleisch, wenn Weichgewebe nur auf Schleimhautebene vorhanden ist. Dieser Zustand ist mit einem erhöhten Risiko für Periimplantitis verbunden und kann zu erheblichen ästhetischen und funktionellen Beeinträchtigungen führen. In solchen Fällen werden Weichgewebsaugmentationstechniken – unter Verwendung eines freien Bindegewebslappens (CTG) oder einer Kollagenmatrix – eingesetzt, um ein geeignetes biologisches Milieu um das Implantat zu schaffen.
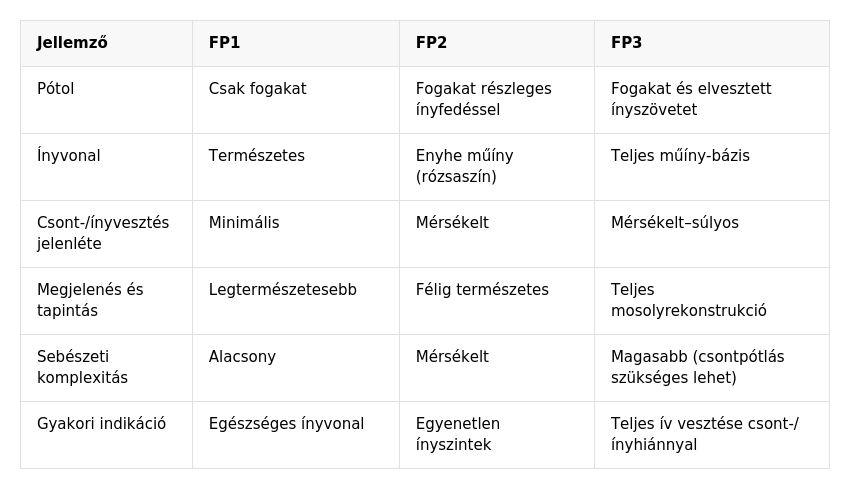
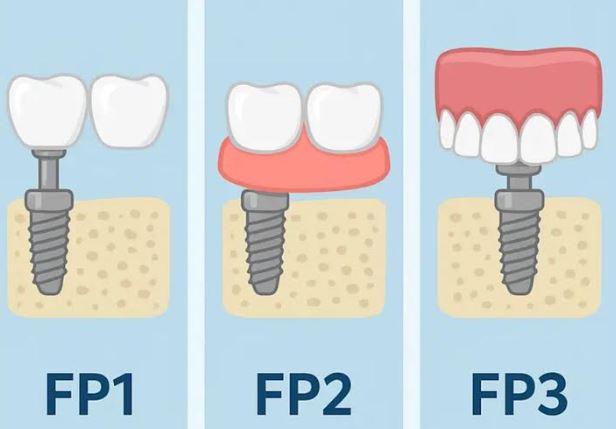
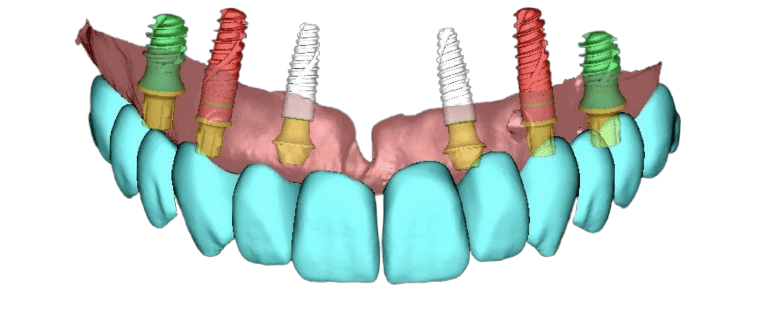
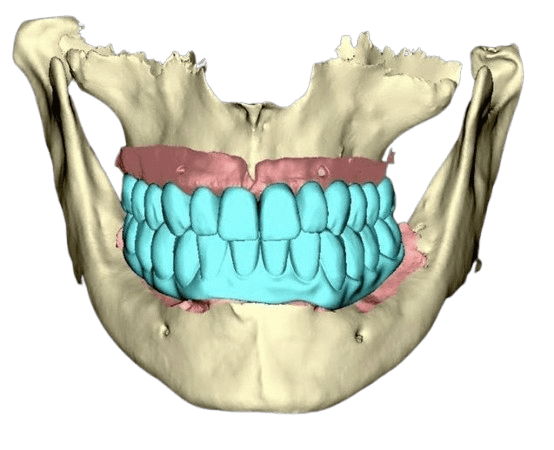
Ist eine zahnärztliche Versorgung nach FP1-Standard nicht möglich und kann horizontaler oder vertikaler Knochenverlust nicht ausgeglichen werden, kommen alternative Methoden zum Einsatz. Bei mäßigem Knochenverlust und massivem Weichgewebsverlust – oder wenn der Patient aus Zeitgründen, finanziellen Erwägungen oder aufgrund von Angst keine Knochen- und Weichgewebsaugmentation wünscht – stellt die Versorgung nach FP2-Standard die ideale Lösung dar. Hierbei wird rosafarbene Keramik verwendet, die das fehlende Weichgewebe ästhetisch ersetzt und gleichzeitig ein stabiles und dauerhaftes Ergebnis gewährleistet.
Bei einem größeren Knochen- und Weichteildefekt ersetzen wir im Rahmen des festsitzenden Zahnersatzes 3 sowohl den Knochen als auch das Zahnfleisch durch die Zahnprothese (entweder Zirkon- oder Kunststoffprothesen - mit individuell ausgewählten Zähnen aus einem hochwertigen Premium-Set und einer Zahnfleischimitation, zum Beispiel aus Gradia-Material).
Dekor Dent Implant Bt.
1036 Budapest, Bécsi út 52. III. Etage 4.